Het is vrijdagmiddag. Het aantal arts-assistenten en verpleegkundigen dat rond de SEH-arts staat om iets te overleggen wordt steeds groter. De arts heeft geen goed zicht op wie de ziekste patiënten van de afdeling zijn en zou eigenlijk even een bedside echo willen doen bij die hypotensieve patiënt, maar de telefoon gaat onophoudelijk af: huisartsen en collega-specialisten willen hun patiënten laten beoordelen of overleggen. Voor goede supervisie van de jongste assistenten en co-assistenten, laat staan voor procedurele sedatie, is het nu veel te druk.
Dagelijkse stresstest
Een dergelijke situatie is geen uitzondering, maar bijna een dagelijkse stresstest voor de acute zorgketen in het ziekenhuis. Al langere tijd worstelt politiek en zorgend Nederland met de invulling van de acute zorg. Uitwerking van landelijke initiatieven om deze keten te verbeteren zoals bijvoorbeeld de ‘Houtskoolschets acute zorg’ lopen uiterst stroef. Dit terwijl er nog voor de covid-19 pandemie al werd gewaarschuwd voor een grote grijze golf patiënten die op de SEH afkomt. De covid-19 pandemie, die voornamelijk leidt tot SEH-presentatie voor de meest kwetsbaren, heeft dit probleem het afgelopen jaar alleen maar meer naar de voorgrond verplaatst. De acute zorg lijkt op zijn fundering te trillen. Nu de stofwolken van deze pandemie hopelijk binnenkort zullen neerdalen, wordt het tijd voor een toekomstbestendige en proactieve invulling van de acute zorg.
Slimme organisatie
Door slimme organisatie van zorg kunnen knelpunten zoals crowding en verlies van kwaliteit van zorg op SEH piekmomenten namelijk wel degelijk worden aangepakt en hebben verschillende SEH’s zich reeds toekomstgericht georganiseerd. Het gaat hierin bijna altijd om lokale initiatieven. Leren van elkaars best practices lijkt dus een belangrijke zaak.
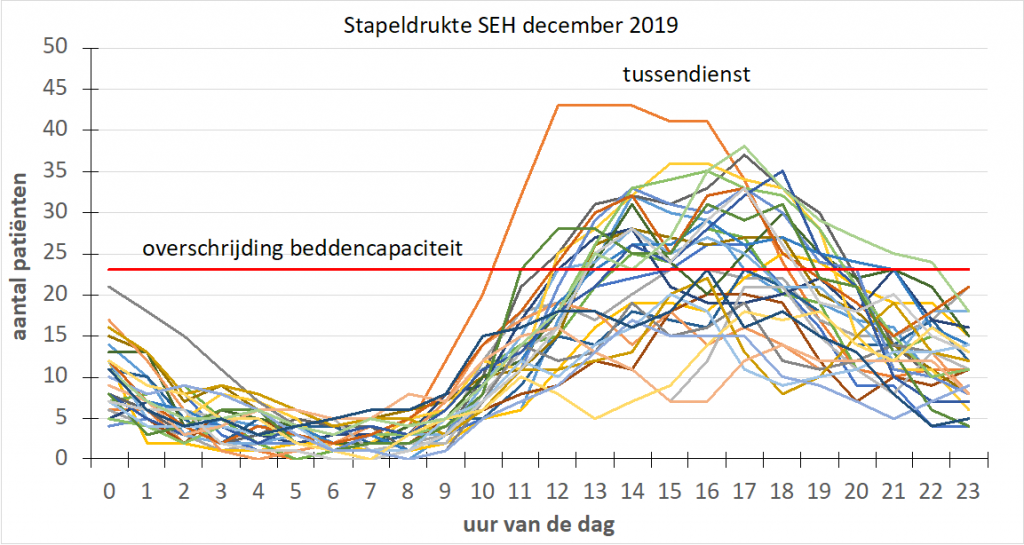
In bovenstaande figuur is het aantal patiënten aanwezig op de SEH weergegeven ten opzichte van het uur van de dag. Elke dag van de maand december 2019 is weergegeven in een aparte gekleurde lijn.
Best practices
De doorstroom op de SEH is afhankelijk van een aantal factoren. Hierin is de bezetting van de SEH naast onder andere de capaciteit van het beddenhuis één van de belangrijkste determinanten. Op meerdere SEH’s zijn reeds initiatieven opgezet om dit verder te optimaliseren.
Versterking van SEH-bezetting
Een bekend voorbeeld hierin inmiddels is het ziekenhuis in Bernhoven: tegelijkertijd met de reorganisatie in 2014 waarbij medisch specialisten in loondienst gingen en zich in het ziekenhuis konden inkopen, werd ook de SEH-bezetting aangepakt. Zo werd de reeds 24/7-bezetting door de SEH-artsen aangevuld door aanwezigheid van internisten, cardiologen en chirurgen. Deze versterking van de SEH–bezetting leidde tot een daling van de opnameduur, het aantal opnames, en leidde tot 7 procent minder vervolgafspraken.
In navolging hierop werden in 2017 ook in het HMC Westeinde medisch specialisten dedicated ingezet op de SEH en zijn er tijdens de piekuren altijd een SEH-arts, radioloog, internist, cardioloog, chirurg en neuroloog aanwezig. De gemeten drukte op deze SEH was duidelijk afgenomen. Zo leverde dit ook voor de patiënten in totaal 1800 uur tijdswinst op, terwijl er ruim 700 patiënten meer op de SEH werden gezien. In verschillende andere ziekenhuizen werden tijdens de piekdrukte meerdere SEH-artsen tegelijkertijd ingezet.
Internist acute geneeskunde aanwezig tijdens piekmomenten
In het Albert Schweitzer Ziekenhuis heeft men de zorg op de SEH op een andere, unieke manier ingericht. Dit ziekenhuis beschikte al over SEH-artsen KNMG met een 24/7-bezetting en is daarnaast ook een opleidingsziekenhuis. Omdat het ziekenhuis in vergelijking met het HMC Haaglanden een lager patiëntenaanbod heeft, leek een dedicated bezetting door zowel een cardioloog, chirurg, radioloog, internist en neuroloog niet haalbaar en toepasbaar voor dit ziekenhuis. Omdat ook een herstructurering van zorg zoals in Bernhoven niet wenselijk was, is men op zoek gegaan naar een andere toekomstbestendige inrichting van de SEH.
Sinds juni 2019 is tijdens de piekmomenten (tussen 11 u en 20 u, zie figuur 1) naast een SEH-arts ook zeven dagen per week een internist acute geneeskunde als onderdeel van de vakgroep SEH aanwezig. Doordat deze internist dedicated op de SEH aanwezig is, is er directe supervisie aan bed over de interne en aanpalende beschouwende specialismen. Samen met de SEH-arts behoudt de internist het overzicht over de SEH.
Voordeel voor de SEH-arts is dat er op deze manier meer ruimte is voor coördinatie en voor de patiënten met een niet-beschouwend probleem. Ook is meer ruimte om ervaringen en kennis uit te wisselen. Op deze manier bleek de gemiddelde ligduur van alle patiënten op de SEH ten opzichte van voor de komst van de internisten acute geneeskunde te zijn afgenomen van 193 naar 182 minuten. Voor beschouwende patiënten ging de behandelduur zelfs van 152 naar 124 minuten, een afname van een half uur. Het percentage opnames uit alle patiënten die zich presenteren voor de interne geneeskunde is gedaald van 59 procent naar 55 procent. Hiermee werden 165 opnames bespaard. De ligduur in de kliniek na opname vanaf SEH is onveranderd gebleven. Samengenomen dus grote voordelen van deze lokale toepasbare herinrichting waarbij ook rekening is gehouden met het toekomstperspectief van de verouderende patiënt.
Bij schrijven van dit artikel is een vergelijkbare reorganisatie van de SEH uitgewerkt in het SJG Weert, waarbij de internist acute geneeskunde naar verwachting ook met de SEH-arts zal gaan samenwerken op de SEH.
Toekomstvisie
Verschillen tussen de organisaties en grootte van ziekenhuizen zullen het onmogelijk maken om één handboek of richtlijn voor te schrijven over hoe de acute zorg op de SEH in de toekomst moet worden ingericht. In 2018 was in 60 van 76 ondervraagde ziekenhuizen tenminste tijdens kantooruren een SEH-arts aanwezig en in slechts 47 ziekenhuizen was een internist lijfelijk op de SEH aanwezig. De samenwerking met de SEH-artsen werd door in de ondervraagde ziekenhuizen door de internisten met een cijfer 7.3 beoordeeld als goed, maar in veel ziekenhuizen bleek de zorgstroom voor de acute internist gescheiden te lopen van de zorgstroom voor de SEH-arts.
De verwachting is dat de populatie op de SEH verder zal vergrijzen, met als gevolg meer complexe multiproblematiek waarbij meerdere medisch specialisten en SEH-artsen intensiever zullen moeten samenwerken om de juiste zorg te blijven bieden.
Onze oproep is dan ook om in gesprek met elkaar te blijven en te kijken hoe de samenwerking verder kan worden geoptimaliseerd tussen de verschillende specialismen. Wij geloven dat de kwaliteit van zorg op de SEH zo naar een hoger niveau kan worden getild, waarbij lokale initiatieven als een voorbeeld kunnen dienen voor andere ziekenhuizen.
Door Suzanne Schol-Gelok, Willemijn Huiszoon, Tom Wouters (internisten acute geneeskunde) en Annelieke Collée (SEH-arts) van het Albert Schweitzer ziekenhuis


